
訪問診療(在宅医療)とは
継続的な治療が必要で通院が困難な方、もしくは入院ではなく住み慣れた我が家で過ごしながら治療を受けたい、寝たきりの高齢者、このような方々に対して医師が定期的にご自宅へ訪問し計画的な治療を行うのが訪問診療です。
ご自宅にいながら、診察のみならず治療、検査、投薬などを受けることができます。
○脳梗塞などの脳血管疾患
○末期のがん患者(終末期医療)
○外出困難な身体障がい者
○寝たきりの高齢者
など
慢性期疾患やご高齢の方などは入院加療が必要でも医療制度上、一部の医療機関を除き長期入院が認められない事があります。このような方々はご自宅(居宅)や高齢者施設、障がい者施設等へ入居し、治療を受けざるを得ません。
病院外で治療を受ける事を総称して在宅医療と呼びます。
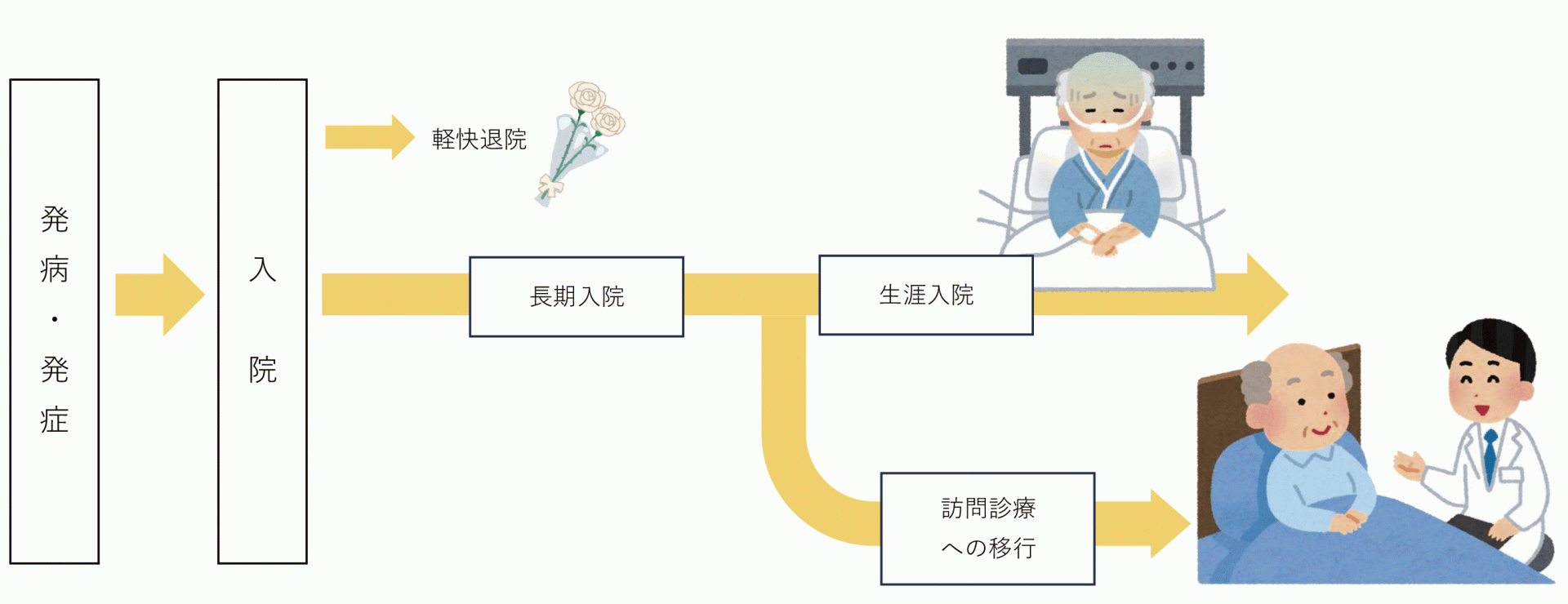
在宅医療の種類
在宅医療は大きくわけて「訪問診療」と「往診」に分けることができます。
【訪問診療】
通院が困難な方に対し、長期にわたって計画的かつ継続的な治療を行っていくものを訪問診療といいます。
例:ご自宅で寝たきりの方の全身管理。高血圧の治療を行う。
【往診】
通院が困難な方の、単発的な診療を行う事を往診といいます。
例:ご自宅で療養されている方が急に発熱し、緊急的に診療を行う。


訪問診療開始までの一般的な手順
1.訪問診療の対象となる方かどうか
訪問診療の大原則は「1人で通院が困難な方」です。
そのうえで、ご本人の疾患、状態、治療経過などから在宅での診療が可能かどうかを判断します。
判断にあたっては以下のいずれかで行う事となります。
【現時点でご自宅療養中の方】
はまかぜ会の在宅医療連携室(電話:045-716-6682)にお問合せ下さい。
【現在ご入院中の方】
はまかぜ会の在宅医療連携室(電話:045-716-6682)にお問合頂くかご入院中の病院でソーシャルワーカーもしくは医療スタッフにお申し出ください。
【現在ご施設入居中の方】
はまかぜ会の在宅医療連携室(電話:045-716-6682)にお問合せ頂くかケアマネージャーさんにご相談下さい。(施設入所したままでの訪問診療、退所して在宅での訪問診療、いずれも対応しています)
2.訪問診療ご依頼の手続き
原則としてこれまでの入院治療もしくは外来診療を踏襲して訪問診療を行うこととなります。
・主治医の先生より「診療情報提供書(紹介状)」を発行して頂きます。
訪問診療の大原則は「1人で通院が困難な方」です。
そのうえで、ご本人の疾患、状態、治療経過などから在宅での診療が可能かどうかを判断します。
判断にあたっては以下のいずれかで行う事となります。
【現時点でご自宅療養中の方】
はまかぜ会の在宅医療連携室(電話:045-716-6682)にお問合せ下さい。
【現在ご入院中の方】
はまかぜ会の在宅医療連携室(電話:045-716-6682)にお問合頂くかご入院中の病院でソーシャルワーカーもしくは医療スタッフにお申し出ください。
【現在ご施設入居中の方】
はまかぜ会の在宅医療連携室(電話:045-716-6682)にお問合せ頂くかケアマネージャーさんにご相談下さい。(施設入所したままでの訪問診療、退所して在宅での訪問診療、いずれも対応しています)
2.訪問診療ご依頼の手続き
原則としてこれまでの入院治療もしくは外来診療を踏襲して訪問診療を行うこととなります。
・主治医の先生より「診療情報提供書(紹介状)」を発行して頂きます。
よくあるご質問
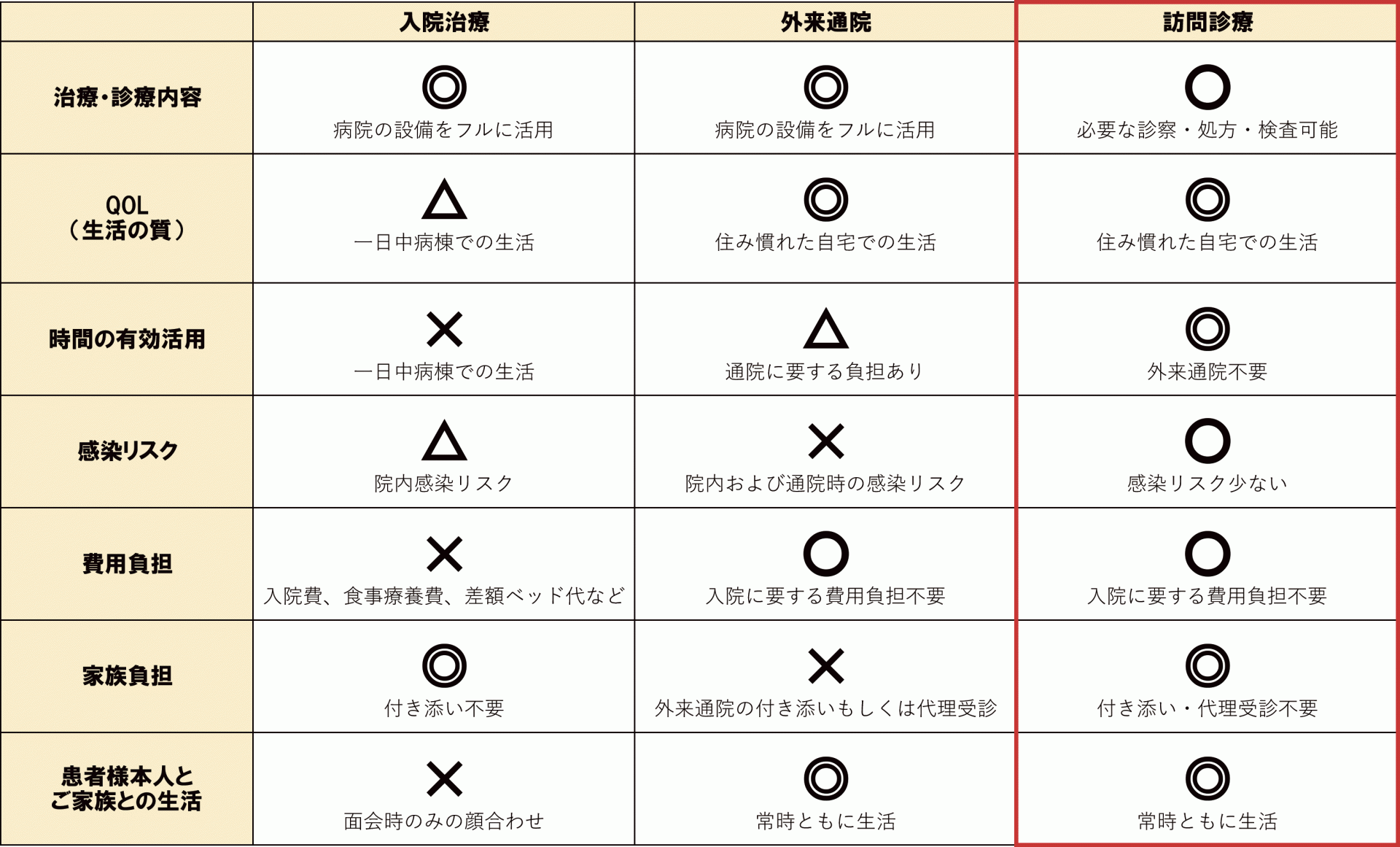
Q.自宅や施設など住み慣れた場所で、医師に来てもらって医療を受けることができるのでしょうか?
A.「在宅療養支援診療所」としての要件を満たし、厚生労働省からの認可を得たクリニックが中心となってご自宅等へ訪問し、医療を提供しています。在宅療養支援診療所として認可を受けるためには、「24時間・365日体制」を作り・維持するのがポイントとなります。在宅療養支援診療所であれば、24時間体制で医師に連絡が取れて、いつでも往診できることができます。
Q.癌の末期と言われましたが、自宅で療養することも可能でしょうか?
A.在宅療養支援診療所の中でも、特に癌末期の方への診療実績基準を満たした場合に「緩和ケア充実診療所」として認可されます。基準には年間のお看取り実績の件数や医療用麻薬の使用経験実績が含まれます。在宅緩和ケア充実診療所であれば一定の水準をクリアしていると思われます。
Q.健康保険は適用ですか?
A.入院や外来通院同様、健康保険を適用して診療を受ける事ができます。
Q.どんな病気でも大丈夫でしょうか。
A.病気による制限はありません。年齢や性別、診療科(内科や外科)を問わず可能です。癌、難病、脳卒中、心臓病、肺の病気、肝臓や腎臓病、胃や腸の病気、認知症などが主なご病気です。
Q.訪問診療はどれくらいの頻度で行ってもらえますか?
A.月2回(隔週)を基準とします。患者様の状態を医師が判断し適宜増減します。

QOLの向上-
医療業界では以前より「QOL」というワードを使っていましたが巷では近年「終活」ということばもよく耳にするようになりました。
悲しいことですが人間誰しも、生を受けた後はいずれ最期のときを迎えることとなります。
「終活」は人生の終わりに向けたプラン、「QOL」はQuality of Life、生活(生命)の質の向上を指します。
いずれも人生の最期の時間をなるべく楽に、楽しく、有意義に過ごして行けるか、といったことを目標としています。
癌(がん)の末期(エンドステージ)を迎えてしまった、入院加療の末、寝たきりの生活を続けることになった、このような場合でも、「それならば、その制約の中、自分なりにいかに負担なく有意義に過ごしていくか」を考えて残りの人生を過ごしていきたいものです。
エンドステージやターミナルステージと呼ばれる癌の末期の方でも緩和ケアを受けることでご自宅でも無理なく生活を送ることができます。
入院生活ではなかなかできないことでもケアを受けながら日常生活を有意義に送ることができます。
・ご家族やご親族と時間を気にせず団らんを過ごすことができる
・早朝や深夜でも周りを気にせず好きなテレビ、ラジオを視聴できる
・好きな時間に好きな物を食べることができる
入院中のような面会時間や人数の制限も不要となり、ご家族も安心して傍に寄り添うことができます。
はまかぜ会は、ご家族同様、最後の最期まで患者様に寄り添って参ります。
悲しいことですが人間誰しも、生を受けた後はいずれ最期のときを迎えることとなります。
「終活」は人生の終わりに向けたプラン、「QOL」はQuality of Life、生活(生命)の質の向上を指します。
いずれも人生の最期の時間をなるべく楽に、楽しく、有意義に過ごして行けるか、といったことを目標としています。
癌(がん)の末期(エンドステージ)を迎えてしまった、入院加療の末、寝たきりの生活を続けることになった、このような場合でも、「それならば、その制約の中、自分なりにいかに負担なく有意義に過ごしていくか」を考えて残りの人生を過ごしていきたいものです。
エンドステージやターミナルステージと呼ばれる癌の末期の方でも緩和ケアを受けることでご自宅でも無理なく生活を送ることができます。
入院生活ではなかなかできないことでもケアを受けながら日常生活を有意義に送ることができます。
・ご家族やご親族と時間を気にせず団らんを過ごすことができる
・早朝や深夜でも周りを気にせず好きなテレビ、ラジオを視聴できる
・好きな時間に好きな物を食べることができる
入院中のような面会時間や人数の制限も不要となり、ご家族も安心して傍に寄り添うことができます。
はまかぜ会は、ご家族同様、最後の最期まで患者様に寄り添って参ります。

拠点となる診療所と訪問対応エリア
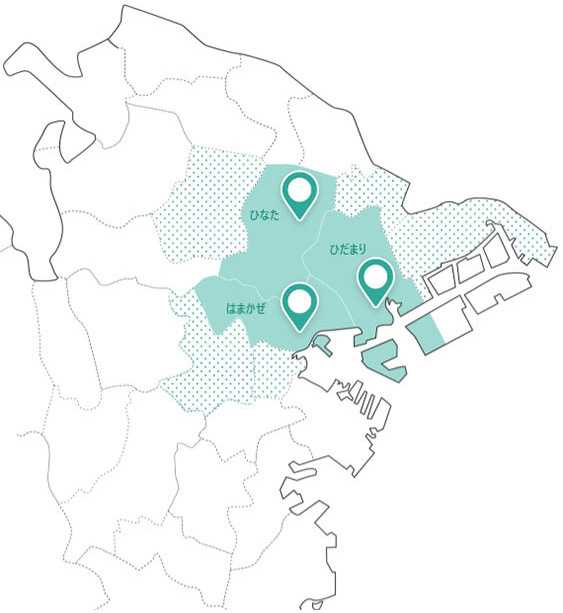
はまかぜ診療所
訪問範囲は神奈川区全域と近隣(保土ヶ谷区、西区、鶴見区、港北区)の訪問診療を行います。
ひなた在宅クリニック
訪問範囲は港北区と近隣(都筑区、鶴見区)の訪問診療を行います。
ひだまり在宅クリニック
訪問範囲は鶴見区と近隣(神奈川区、港北区、幸区、川崎区)の訪問診療を行います。
はまかぜ会の施設基準
○強化型在宅支援診療所
主な基準:複数の医師が在籍し、緊急往診と看取りの実績を有する医療機関
○時間外対応加算1
主な基準:標榜時間外に患者からの問い合わせ等があった場合、自院で対応できる体制が整っている医療機関
○がん性疼痛緩和指導管理料
主な基準:緩和ケアの経験を有する医師(緩和ケアに係る研修を受けた)医師ががん性疼痛の症状緩和を目的として麻薬を投与しているがん患者に対して、WHO方式のがん性疼痛の治療法(がんの痛みからの解放-WHO方式がんの疼痛治療法-第2版)に従って、副作用対策等を含めた計画的な治療管理を継続して行い、療養上必要な指導を行う
○在宅診療支援診療所(2)
○別添1の「第9」の2の(3)に規定する在宅緩和ケア充実診療所・病院加算
主な基準:当該在宅支援連携体制を構築する他の保険医療機関と併せて、在宅医療を担当する常勤の医師が3名以上配置。 当該在宅支援連携体制を構築する他の保険医療機関と協力して、24時間連絡を受ける保険医又は看護職員を指定。
○がん治療連携指導料
主な基準:地域連携診療計画において連携するとして定められている保険医療機関で、当該地域連携診療計画をがん治療連携計画策定料を算定する病院と共有。
○在宅時医学総合管理料
主な基準:在宅医療の調整担当者が1名以上配置。 患者様に対して医療を提供できる体制が継続的に確保。
○在宅がん医療総合診療料
主な基準:在宅療養支援診療所で居宅療養を行っている通院困難な末期の悪性腫瘍患者に対して、計画的な医学管理の下に総合的な医療を提供
○在宅持続陽圧呼吸療法指導管理料
主な基準:在宅で持続陽圧呼吸療法(CPAP)を行っている睡眠時無呼吸症候群等の患者様に対して、情報通信機器等を使用し遠隔での指導管理を実施
主な基準:複数の医師が在籍し、緊急往診と看取りの実績を有する医療機関
○時間外対応加算1
主な基準:標榜時間外に患者からの問い合わせ等があった場合、自院で対応できる体制が整っている医療機関
○がん性疼痛緩和指導管理料
主な基準:緩和ケアの経験を有する医師(緩和ケアに係る研修を受けた)医師ががん性疼痛の症状緩和を目的として麻薬を投与しているがん患者に対して、WHO方式のがん性疼痛の治療法(がんの痛みからの解放-WHO方式がんの疼痛治療法-第2版)に従って、副作用対策等を含めた計画的な治療管理を継続して行い、療養上必要な指導を行う
○在宅診療支援診療所(2)
○別添1の「第9」の2の(3)に規定する在宅緩和ケア充実診療所・病院加算
主な基準:当該在宅支援連携体制を構築する他の保険医療機関と併せて、在宅医療を担当する常勤の医師が3名以上配置。 当該在宅支援連携体制を構築する他の保険医療機関と協力して、24時間連絡を受ける保険医又は看護職員を指定。
○がん治療連携指導料
主な基準:地域連携診療計画において連携するとして定められている保険医療機関で、当該地域連携診療計画をがん治療連携計画策定料を算定する病院と共有。
○在宅時医学総合管理料
主な基準:在宅医療の調整担当者が1名以上配置。 患者様に対して医療を提供できる体制が継続的に確保。
○在宅がん医療総合診療料
主な基準:在宅療養支援診療所で居宅療養を行っている通院困難な末期の悪性腫瘍患者に対して、計画的な医学管理の下に総合的な医療を提供
○在宅持続陽圧呼吸療法指導管理料
主な基準:在宅で持続陽圧呼吸療法(CPAP)を行っている睡眠時無呼吸症候群等の患者様に対して、情報通信機器等を使用し遠隔での指導管理を実施




